Осложнения: повреждение сосудисто-нервного пучка (ишемия, парезы, параличи мышц конечности).
ПОВРЕЖДЕНИЕ ВРАЩАЮЩЕЙ МАНЖЕТЫ ПЛЕЧА
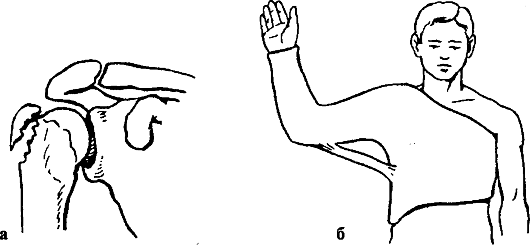
Повреждения вращающей манжеты плеча представляют собой дегенеративно-травматические поражения сухожилий коротких ротаторов плеча - подлопаточной, надостной, подостной и малой круглой мышц, сухожилия которых, соединяясь в мощный сухожильный апоневроз, вплетаются в капсулу плечевого сустава и охватывают головку плечевой кости спереди, сверху, снаружи и сзади. Самым слабым местом вращающей манжеты плеча является сухожилие надостной мышцы. Чаще разрыв сухожилия наблюдается в зрелом возрасте и улиц тяжелого физического труда. Разрыв может быть полным и неполным. Разрывы возникают при падении на вытянутую руку или при внезапном отведении руки, удерживающей тяжелый предмет, например при игре в городки. Механизмы разрывов: чрезмерное растяжение, внезапное резкое сокращение мышцы, прямая травма.
Клиническая характеристика. Жалобы на боли: сильные при активных и слабые при пассивных движениях и в покое. Боли усиливаются при отведении плеча (между 60° и 120°). Некоторые больные указывают на ощущения внутреннего препятствия при движениях в плечевом суставе. Характерны ночные боли, иррадиация болевых ощущений в область прикрепления дельтовидной мышцы и дистальнее - до локтевого сустава. Характерны нарушения движений - больной не может поднять руку. Ограничение пассивных движений четко выявляется при наклоне вперед - рука на стороне поражения не может принять отвесного положения. Уменьшение плечелопаточного угла при попытке отвести руку указывает на вероятное повреждение вращающей манжеты. Характерны также симптомы падающей руки (больной не может удержать пассивно отведенную руку) и приподнимание надплечья при попытке отвести руку (симптом Леклерка).
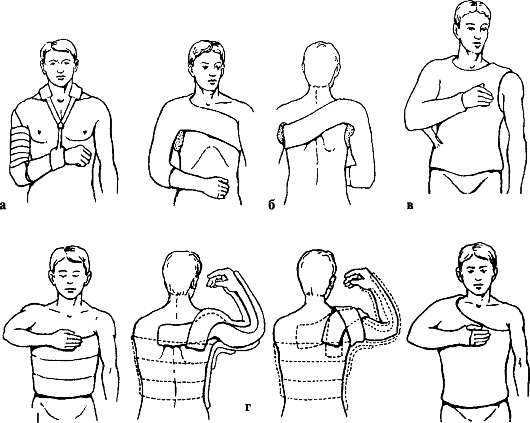
Лечение. Неоперативные методы лечения показаны при неполных разрывах вращающей манжеты плеча. В первую очередь это борьба с болью. Используют местные анестетики в виде мазей, гелей, эмульсий с пчелиным, змеиным ядом, аппликации димексида, бишофита и др.; ненаркотические анальгетики (парентерально и путем электро- и фонофореза); при выраженном болевом синдроме могут применяться и наркотические анальгетики. Показаны ново-каиновые блокады болевых точек, надлопаточного и подмышечного нервов. До стихания болевых ощущений руку укладывают на отводящую шину. Затем
назначают ЛФК, гидрокинезотерапию, точечный массаж, магнито- и лазеротерапию (с воздействием на биологически активные точки). Применение методик БОС повышает эффективность лечения.
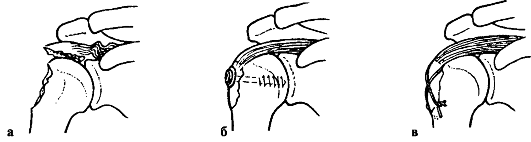
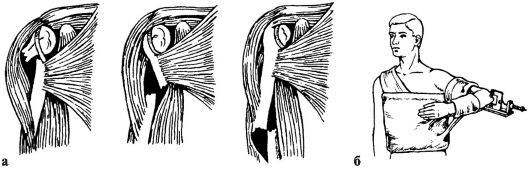
Оперативное лечение показано при полном разрыве сухожилия надостной мышцы. Типичным вмешательством является операция по Е. Кодману (Чаклин В. Д., 1964). После операции руку укладывают в положении отведения плеча на 60-70° и фиксируют в гипсовой повязке до 4 нед. Пассивное восстановление движений в суставе начинают с 10-го дня после операции, активное - после прекращения иммобилизации.
ПОВРЕЖДЕНИЯ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
Подкожные разрывы двуглавой мышцы плеча возникают в основном в результате непрямой травмы. Резкое внезапное сокращение находящейся в состоянии напряжения мышцы приводит к разрыву сухожилия длинной головки во время удара, борьбы, поднятия тяжести и дистального сухожилия в основном при резком поднятии тяжести. Полный разрыв приводит к образованию диастаза между концами сухожилия вследствие как мышечной тракции, так и дегенеративно-дистрофических изменений концов поврежденного сухожилия. В зависимости от величины диастаза разрывы сухожилия делят на малые (до 1 см), средние (от 1 до 3 см), большие (от 3 до 5 см) и обширные (свыше 5 см). В течение первой недели после травмы повреждения сухожилий и мышц считаются свежими, в сроки до 3 нед. - несвежими и в более поздние сроки - застарелыми.
Клиническая характеристика. При подкожном разрыве двуглавой мышцы плеча больные отмечают треск или хруст, внезапную боль и слабость в руке. У пострадавших изменяются контуры двуглавой мышцы плеча, возникает локальная боль при пальпации, снижается мышечная сила руки, появляются подкожные кровоизлияния. Боли в плече усиливаются при подъеме руки, сгибании и супинации предплечья.
При повреждении короткой головки у пациентов возникает ощущение по-щелкиваниия в области плечевого сустава. При осмотре заметна выпуклость в средней части плеча и западение в нижней части плеча. При пальпации в области клювовидного отростка лопатки отмечаются боль и западение мягких тканей, раздвоение двуглавой мышцы. Повреждение дистального сухожилия двуглавой мышцы плеча проявляется отсутствием напряжения сухожилия в области локтевого сгиба ("пустой локтевой сустав"). Сила сгибания и супинации предплечья резко снижена. Брюшко двуглавой мышцы смещается проксимально и принимает шаровидную форму.
Диагноз повреждений уточняют с помощью термографии, сонографии, КТ, МРТ. Рентгенография может дать ценную информацию о локализации и давности повреждения. Так, наличие фрагмента кости указывает на отрыв сухожилия в месте его прикрепления. Важным методом диагностики и контроля восстановления активности двуглавой мышцы плеча является электромиография, которая позволяет распознавать трофические расстройства двуглавой мышцы и повреждения сухожилий.
Лечение. Неоперативные методы лечения подкожных разрывов двуглавой мышцы и ее сухожилий показаны при частичных повреждениях общего брюшка двуглавой мышцы плеча, не требующих удаления подкожной гематомы. У больных с тяжелыми соматическими заболеваниями (системная красная волчанка, хроническая почечная недостаточность и др.) даже при наличии двусторонних спонтанных разрывов сухожилий от хирургического лечения воздерживаются.Хирургические методы являются основными в лечении подкожных разрывов двуглавой мышцы и ее сухожилий. Свежие повреждения двуглавой мышцы плеча могут быть восстановлены наложением швов. Основная задача этой операции - адаптация концов поврежденной мышцы или сухожилия, противодействие ретракции мышц. Однако один шов не может обеспечить надежного соединения концов поврежденного сухожилия или мышцы, так как нити могут прорезать волокна ткани. При дефектах ткани в результате ретракции мышцы или разволокнения сухожилия применяют пластику ауто-и аллотрансплантатами.
ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ В ПРОКСИМАЛЬНОЙ ЧАСТИ
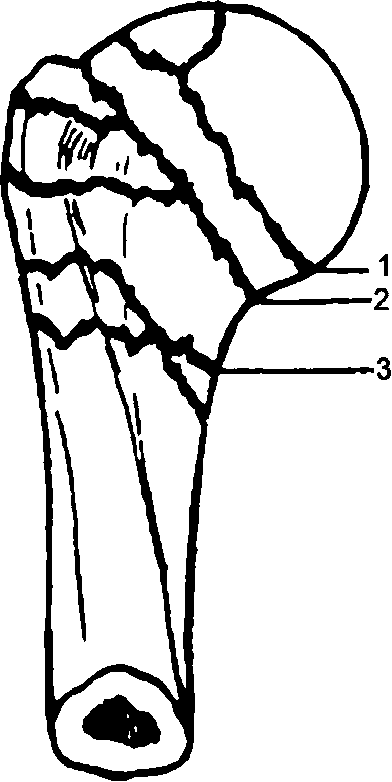
Различают переломы головки, анатомической шейки (внутрисуставные); чрезбугорковые переломы и переломы хирургической шейки (внесуставные); отрывы большого бугорка плечевой кости (рис. 66). Основные типы переломов приведены в УКП AO/ASIF.
Переломы головки и анатомической шейки плечевой кости. Причины: падение на локоть или прямой удар по наружной поверхности плечевого сустава. При переломе анатомической шейки обычно происходит вклинение дистального отломка плечевой кости в головку.
Иногда головка плеча раздавливается и деформируется. Возможен отрыв головки, при этом она разворачивается хрящевой поверхностью к дистально-му отломку.
Признаки. Плечевой сустав увеличен в объеме за счет отека и кровоизлияния. Активные движения в суставе ограничены или невозможны из-за болей. Пальпация области плечевого сустава и поколачивание по локтю болезненны. При пассивных ротационных движениях большой бугорок движется вместе с плечом. При сопутствующем вывихе головки последняя не прощупывается на своем месте. Клинические признаки меньше выражены при вколоченном переломе: возможны активные движения, при пассивных движениях головка следует за диафизом. Диагноз уточняют рентгенологически, обязателен снимок в аксиальной проекции. Необходим обязательный контроль за сосудистыми и неврологическими нарушениями.
Лечение. Пострадавших с вколоченными переломами головки и анатомической шейки плеча лечат амбулаторно. В полость сустава вводят 20-30 мл 1 % раствора новокаина, руку иммобилизуют гипсовой лонгетой по Г. И. Турне-ру в положении отведения (с помощью валика, подушки) на 45-50°, сгибания в плечевом суставе до 30°, в локтевом - до 80-90°. Назначают анальгетики,

Рис. 66. Переломы в проксимальной части плечевой кости: 1 - переломы анатомической шейки; 2 - чрезбугорковые переломы; 3 - переломы хирургической шейки
седативные препараты, с 3-го дня начинают магни-тотерапию, УВЧ на область плеча, с 7-10-го дня - активные движения в лучезапястном и локтевом и пассивные - в плечевом суставе (съемная лонгета!), электрофорез новокаина, кальция хлорида, УФО, ультразвук, массаж.
Через 4 нед. гипсовую лонгету заменяют на косы-ночную повязку, усиливают восстановительное лечение. Реабилитация - до 5 нед.
Трудоспособность восстанавливается через 2- 2!/2 мес.
Показания к операции: невозможность репозиции при нестабильных переломах со значительным смещением отломков, интерпозиция мягких тканей и осколков между суставными поверхностями (тип A3 и тяжелее).
Переломы хирургической шейки плечевой кости.
Причины. Переломы без смещения отломков, как правило, вколоченные или сколоченные. Переломы со смещением отломков в зависимости от их положения делятся на приводящие (аддукционные) и отводящие (абдукционные). Аддукционные переломы возникают при падении с упором на вытянутую приведенную руку. При этом проксимальный отломок оказывается отведенным и ротированным кнаружи, а периферический - смещен кнаружи, вперед и ротирован
внутрь. Абдукционные переломы возникают при падении с упором на вытянутую отведенную руку. В этих случаях центральный отломок приведен и ротирован кнутри, а периферический - кнутри и кпереди со смещением вперед и кверху. Между отломками образуется угол, открытый кнаружи и кзади.
Признаки. При вколоченных переломах и переломах без смещения определяется местная болезненность, усиливающаяся при нагрузке по оси конечности и ротации плеча, функция плечевого сустава возможна, но ограничена. При пассивном отведении и ротации плеча головка следует за диафизом. На рентгенограмме определяется угловое смещение отломков. При переломах со смещением отломков основными признаками являются резкая боль, нарушение функции плечевого сустава, патологическая подвижность на уровне перелома, укорочение и нарушение оси плеча. Характер перелома и степень смещения отломков уточняют рентгенографически.
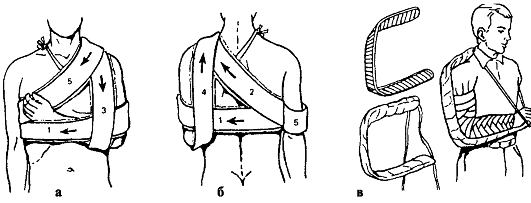
Лечение. Первая помощь включает введение анальгетиков (промедол), иммобилизацию транспортной шиной или повязкой Дезо (рис. 67), госпитализацию в травматологический стационар, где осуществляют полное обследование, обезболивание места перелома, репозицию и иммобилизацию конечности лонгетой (при вколоченных переломах) или торакобрахиальной

Рис. 67. Транспортная иммобилизация при переломах плечевой кости: а, б - повязка Дезо (1-5 - ход бинта); в - лестничная шина
повязкой с обязательным рентгенографическим контролем после высыхания гипса и через 7-10 дней.
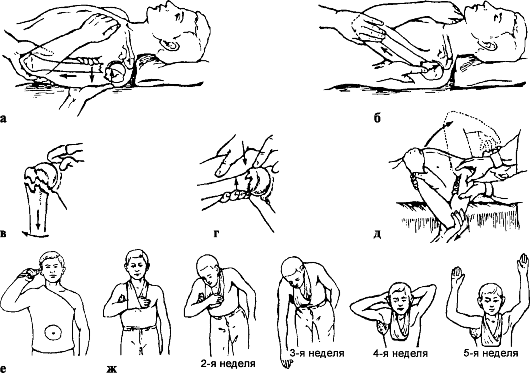
Особенности репозиции (рис. 68): при аддукционных переломах помощник поднимает руку больного вперед на 30-45° и отводит на 90°, сгибает в локтевом

Рис. 68. Репозиция и удержание отломков плечевой кости: а, б - при абдукционных переломах; в-д - при аддукционных переломах; е - торакобрахиальная повязка; ж - лечение по Каштану
суставе до 90°, ротирует плечо кнаружи на 90° и постепенно плавно производит вытяжение по оси плеча. Травматолог контролирует репозицию и проводит корригирующие манипуляции в области перелома. Тяга по оси плеча должна быть сильной, иногда для этого помощник осуществляет противоупор стопой в область подмышечной ямки. После этого руку фиксируют торакобрахиаль-ной повязкой в положении отведения плеча до 90-100°, сгибания в локтевом суставе до 80-90°, разгибания в лучезапястном суставе до 160°.
При абдукционных переломах травматолог руками исправляет угловое смещение, затем репозицию и иммобилизацию осуществляют так же, как и при аддукционных переломах.
Сроки иммобилизации - от 6 до 8 нед., с 5-й недели плечевой сустав освобождают от фиксации, оставляя руку на отводящей шине.
Сроки реабилитации - 3-4 нед.
Трудоспособность восстанавливается через 2-21/2 мес.
С первого дня иммобилизации больные должны активно двигать пальцами и кистью. После превращения циркулярной повязки в лонгетную (через 4 нед.) разрешают пассивные движения в локтевом суставе (с помощью здоровой руки), а еще через неделю - активные. Одновременно назначают массаж и механотерапию (для дозированной нагрузки на мышцы). ЛФК больные занимаются ежедневно под руководством методиста и самостоятельно каждые 2-3 ч по 20-30 мин.
После того как больной сможет многократно поднимать руку над шиной на 30-45° и удерживать конечность в этом положении 20-30 с, отводящую шину снимают и начинают реабилитацию в полном объеме. Если закрытая репозиция отломков не удается, то показано оперативное лечение (рис. 69).
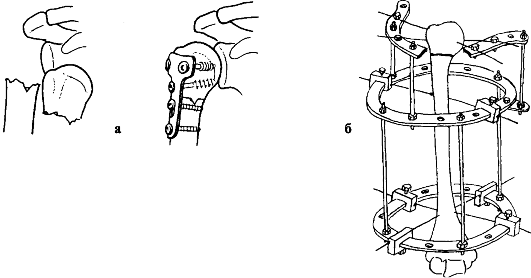
После открытой репозиции выполняют фиксацию отломков стягивающими шурупами с Т-образной пластиной. Если кость остеопорозна, то применяют спицы и стягивающий проволочный шов. Четырехфрагментные переломы

Рис. 69. Остеосинтез при переломе хирургической шейки плечевой кости накостный (а) и аппаратом Илизарова (б)
головки и шейки плечевой кости (тип С2) являются показанием к эндопроте-зированию.
Переломы бугорков плечевой кости. Причины. Перелом большого бугорка часто возникает при вывихе плеча. Отрыв его со смещением происходит в результате рефлекторного сокращения надостной, подостной и малой круглой мышц. Изолированный перелом большого бугорка без смещения в основном связан с прямым ударом в плечо.
Признаки. Ограниченная припухлость, болезненность и крепитация при пальпации. Активное отведение и ротация плеча кнаружи невозможны, пассивные движения резко болезненны. Диагноз уточняют рентгенологически.
Лечение. При переломах большого бугорка без смещения после блокады новокаином руку укладывают на отводящую подушку и иммобилизуют повязкой Дезо или косынкой на 3-4 нед.
Реабилитация - 2-3 нед.
Трудоспособность восстанавливается через 5-6 нед.
При отрывных переломах со смещением после обезболивания осуществляют репозицию путем отведения и наружной ротации плеча, затем иммобилизуют конечность на отводящей шине или гипсовой повязкой (рис. 70).

Рис. 70. Перелом большого бугорка плечевой кости: а - смещение отломка; б - лечебная иммобилизация

Рис. 71. Хирургическое лечение перелома большого бугорка плечевой кости: а - смещение отломка; б - фиксация шурупом; в - фиксация проволокой
При большом отеке и гемартрозе целесообразно в течение 2 нед. использовать вытяжение плеча. Отведение руки на шине прекращают, как только больной сможет свободно поднимать и ротировать плечо.
Реабилитация - 2-4 нед.
Трудоспособность восстанавливается через 2-21/2 мес.
Показания к операции. Внутрисуставные надбугорковые переломы со значительным смещением отломков, неудавшаяся репозиция при переломе хирургической шейки плеча, ущемление большого бугорка в полости сустава. Выполняют остеосинтез шурупом или стягивающей проволочной петлей (рис. 71).
Осложнения такие же, как при вывихах плеча.
ПЕРЕЛОМЫ ДИАФИЗА ПЛЕЧЕВОЙ КОСТИ
Причины. Удар по плечу или падение на локоть.
Признаки. Деформация плеча, укорочение его и нарушение функции. На уровне перелома определяются кровоизлияния, резкая болезненность при пальпации и поколачивании по согнутому локтю, патологическая подвижность и крепитация. Характер перелома и степень смещения отломков уточняют по рентгенограммам.
Основные типы переломов представлены в УКП AO/ASIF.
При переломах диафиза в верхней трети, ниже хирургической шейки плечевой кости, центральный отломок тягой надостной мышцы отведен и смещен кпереди с ротацией наружу, периферический отломок тягой грудной мышцы приведен с проксимальным смещением и ротацией внутрь. При переломах диафиза на границе верхней и средней третей центральный отломок под влиянием тяги большой грудной мышцы находится в положении приведения, периферический отломок вследствие тяги дельтовидной мышцы подтянут вверх и слегка отведен (рис. 72, а). При переломе диафиза в средней трети, ниже прикрепления дельтовидной мышцы, последняя отводит центральный отломок. Для периферического отломка характерно смещение вверх и кнутри. При переломах плечевой кости в нижней трети диафиза тяга трехглавой мышцы и супинатора вызывает смещение периферического отломка кзади, а двуглавая мышца смещает отломки по длине. При переломах плечевой кости в средней и нижней третях необходимо проверить состояние лучевого нерва, который на этом уровне соприкасается с костью. Первичное его повреждение отломками наблюдается в 10,1 % случаев. Клинически это проявляется отсутствием активного разгибания пальцев и кисти, а также нарушением чувствительности в соответствующей зоне. Наиболее опасно ущемление лучевого нерва между отломками.
Лечение. Первая помощь заключается в иммобилизации конечности транспортной шиной и введении анальгетиков.
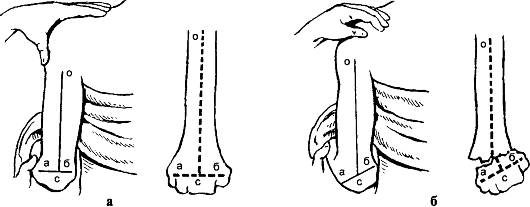
Переломы диафиза в верхней трети лечат на отводящей шине (90°) с выведением плеча кпереди до 40-45° и вытяжением по оси (клеевым или скелетным).
В область перелома с наружной поверхности плеча вводят 30-40 мл 1 % раствора новокаина. Больного усаживают на табурет. Один из помощников осуществляет вытяжение по оси плеча за согнутое в локтевом суставе предплечье,

Рис. 72. Типичные смещения отломков плечевой кости при диафизарных переломах на различных уровнях (а) и скелетное вытяжение за локтевой отросток при диафизарных переломах плечевой кости по А. С. Назаретскому (б)

Рис. 73. Варианты лечебной иммобилизации переломов плечевой кости: а - лонгетная Y-образная повязка; б - повязка по Бёлеру; в - повязка по Крупко; г - торакобрахиальная повязка (I-IV - этапы наложения повязки)
другой осуществляет противовытяжение за полотенце, проведенное в подмышечную ямку. По мере вытяжения плечо отводят до 90°, ротируют кнаружи и выводят кпереди на 40-45°. Травматолог сопоставляет отломки и устраняет их
угловое смещение. Достигнутое положение конечности фиксируют отводящей шиной. При правильной оси акромион, большой бугорок и наружный мыщелок плеча находятся на одной линии.
Для лечения переломов диафиза плеча в средней и нижней третях применяют скелетное вытяжение (рис. 72, б) и торакобрахиальную гипсовую повязку (рис. 73). Наложение гипсовой повязки начинают с фиксации плеча U-образ-ной гипсовой лонгетой. Она покрывает наружную поверхность плеча начиная от предплечья, затем через локтевой сустав переходит на внутреннюю поверхность плеча и дальше, заполняя подмышечную ямку с вложенным туда ват-но-марлевым валиком, переходит на боковую поверхность грудной клетки. Наложенную указанным образом лонгету фиксируют круговыми турами гипсового бинта. Во время ее наложения помощник продолжает вытяжение кпереди в положении сгибания до 30-40° и наружной ротации до 20-30°. После затвердевания повязки проверяют состояние отломков (рентгенологически). При отсутствии смещения повязку превращают в торакобрахиальную. Допустимым смещением отломков можно считать смещение до 1/3 поперечника и угловое искривление, не превышающее 10-15°.
Длительность иммобилизации - 2-3 мес.
Последующая реабилитация - 4-6 нед.
Восстановление трудоспособности - через 31/2-4 мес.
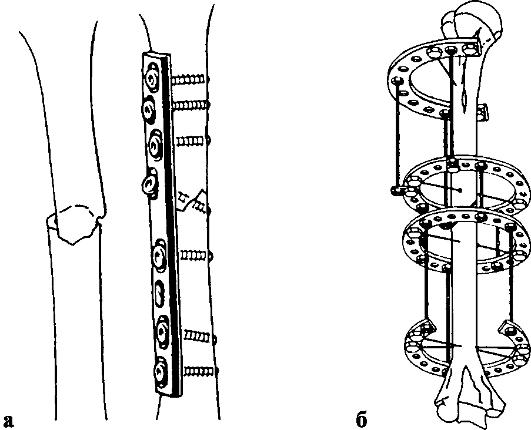
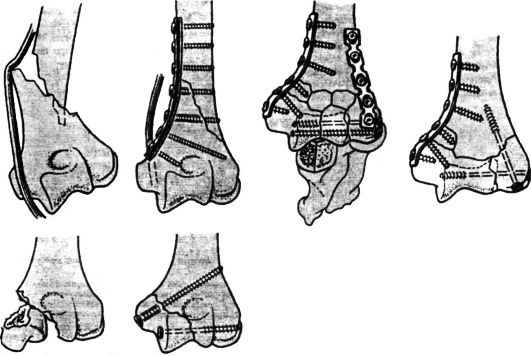
Показания к операции: неудавшаяся репозиция, вторичное смещение отломков плечевой кости, повреждение лучевого нерва. Для фиксации отломков используют внутренний остеосинтез (стержни, пластинки, шурупы) или аппараты наружной фиксации (рис. 74). После стабильной фиксации внутренними или наружными конструкциями иммобилизации гипсовыми повязками не требуется.
Реабилитация начинается сразу после операции.

Рис. 74. Остеосинтез при переломе плечевой кости пластиной (а) и аппаратом Илизарова (б)
Сроки восстановления трудоспособности сокращаются на 1-\1/2 мес. Осложнения: парез (паралич) мышц предплечья (повреждение лучевого нерва), формирование ложного сустава.
ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ В ДИСТАЛЬНОЙ ЧАСТИ
Причины. Некоординированное падение с опорой на разогнутую с тенденцией переразгибания руку. При этом возникаетразгибательный перелом: периферический отломок смещается кзади и кнаружи, центральный - кпереди и кнутри. Некоординированное падение на локоть при резко согнутом предплечье приводит к сгибательному перелому, при котором периферический отломок смещается кпереди и кнаружи, а центральный - кзади и кнутри.
Различают внесуставные переломы (тип А), неполные внутрисуставные (тип В) и полные внутрисуставные (тип С) (см. УКП AO/ASIF).
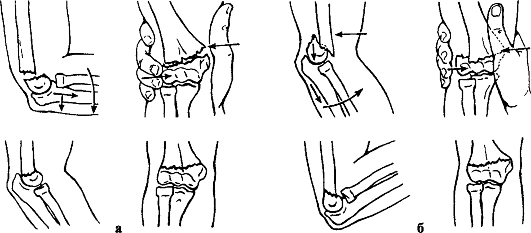
Признаки. Деформация локтевого сустава и нижней трети плеча, рука согнута в локтевом суставе, переднезадний размер нижней трети плеча увеличен, локтевой отросток смещен кзади и кверху, над ним имеется западение на коже. Спереди над локтевым сгибом прощупывается твердый выступ (верхний конец периферического или нижний конец центрального отломка плечевой кости). Движения в локтевом суставе болезненны. Положительны симптомы В. О. Маркса (нарушение перпендикулярности пересечения оси плеча с линией, соединяющей надмыщелки плеча) и Гютера (нарушение равнобедренного треугольника, образованного надмыщелками плечевой кости и локтевым отростком) (рис. 75). Определяются патологическая подвижность и крепитация отломков.
Дифференцировать эти переломы следует от вывихов предплечья. Обязателен контроль периферического кровообращения и иннервации (опасность повреждения плечевой артерии и периферических нервов!). Окончательный характер повреждений определяют по рентгенограммам.
Лечение. Первая помощь - транспортная иммобилизация конечности шиной или косынкой, введение анальгетиков. При внесуставных переломах после анестезии производят репозицию отломков (рис. 76) путем сильного вытяжения по оси плеча (в течение 5-6 мин) и дополнительного давления на дистальный отломок: при разгибательных переломах кпереди и кнутри, при сгиба-тельных - кзади и кнутри (предплечье должно быть в положении пронации). После репозиции конечность фиксируют задней гипсовой лонгетой (от пястно-фаланговых суставов до здорового надплечья), конечность сгибают в локтевом суставе до 70° при разгибательных переломах или до 110° - при сгибательных. Руку укладывают на отводящую шину на 6-8 нед., после чего ограничивают движения съемной лонгетой на 3-4 нед. Если репозиция не удалась (рентгенологический контроль!), то ставят вопрос об оперативном лечении. При противопоказаниях к операции накладывают скелетное вытяжение за локтевой отросток на 3-4 нед., затем конечность иммобилизуют лонгетной повязкой до 8 нед. с момента травмы.
Реабилитация - 4-6 нед.
Трудоспособность восстанавливается через 21/2-3 мес.

Рис. 75. Признак В. О. Маркса: а - в норме; б - при надмыщелковом переломе плечевой кости

Рис. 76. Репозиция отломков при надмыщелковых переломах плечевой кости: а - при сгибательных переломах; б - при разгибательных переломах
Применение аппаратов наружной фиксации значительно повысило возможности закрытой репозиции отломков и реабилитации пострадавших (рис. 77). Прочную фиксацию обеспечивает накостный остеосинтез, он позволяет начать ранние движения - на 4-6-й день после операции, что обеспечивает профилактику контрактур. Фиксацию производят стягивающими шурупами, реконструктивными и полутрубчатыми пластинами (рис. 78). После операции накладывают гипсовую лонгету на согнутую под прямым углом в локтевом суставе конечность сроком на 2 нед.
При переломе типа В без смещения отломков накладывают гипсовую лонгету по задней поверхности конечности в положении сгибания в локтевом суставе под углом 90-100°. Предплечье находится в среднем физиологическом положении.

Рис. 77. Наружный остеосинтез дистального метаэпифиза плечевой кости

Рис. 78. Внутренний остеосинтез дистальной части плечевой кости с использованием шурупов, компрессирующих и реконструктивных пластин
Срок иммобилизации - 3-4 нед., затем проводится функциональное лечение (4-6 нед.).
Трудоспособность восстанавливается через 2-21/2 мес.
При смещении отломков применяют скелетное вытяжение за локтевой отросток на отводящей шине. После устранения смещения по длине отломки сдавливают и накладывают U-образную лонгету по наружной и внутренней поверхностям плеча через локтевой сустав, не снимая вытяжения. Последнее прекращают через 4-5 нед., иммобилизация - 8-10 нед., реабилитация - 5- 7 нед. Трудоспособность восстанавливается через 21/2-3 мес. Применение аппаратов наружной фиксации сокращает сроки восстановления трудоспособности на 1-11/2 мес.
Открытое вправление отломков показано при нарушении кровообращения и иннервации конечности.
Переломы мыщелка плечевой кости у подростков наблюдаются при падении на кисть отведенной руки. Чаще повреждается латеральная часть мыщелка.
Признаки: кровоизлияния и отек в области локтевого сустава, движения и пальпация его болезненны. Нарушен треугольник Гютера. Диагноз уточняют при рентгенологическом обследовании.
Лечение. При отсутствии смещения отломков конечность иммобилизуют лонгетой на 3-4 нед. в положении сгибания в локтевом суставе до 90°.
Реабилитация - 2-4 нед.
При смещении латерального отломка мыщелка после обезболивания производят вытяжение по оси плеча и отклоняют предплечье кнутри. Травматолог давлением на отломок вправляет его. При репозиции медиального отломка предплечье отклоняют кнаружи. В гипсовой лонгете производят контрольную рентгенограмму. Если закрытое вправление не удалось, то прибегают к оперативному лечению с фиксацией отломков спицей или шурупом. Конечность фиксируют задней гипсовой лонгетой на 2-3 нед., затем проводят ЛФК. Металлический фиксатор удаляют через 5-6 нед.
Реабилитация ускоряется при использовании аппаратов наружной фиксации.
Переломы медиального надмыщелка плечевой кости. Причины: падение на вытянутую руку с отклонением предплечья кнаружи, вывих предплечья (оторванный надмыщелок может ущемиться в суставе во время вправления вывиха).
Признаки: локальная припухлость, болезненность при пальпации, ограничение функции сустава, нарушение равнобедренности треугольника Гютера, рентгенография позволяет уточнить диагноз.
Лечение. Такое же, как и при переломе мыщелка.
Перелом головки мыщелка плечевой кости. Причины: падение на вытянутую руку, при этом головка лучевой кости смещается вверх и травмирует мыщелок плеча.
Признаки. Припухлость, гематома в области наружного надмыщелка, ограничение движений. Крупный отломок можно прощупать в области локтевой ямки. В диагностике решающее значение имеет рентгенография в двух проекциях.
Лечение. Производят переразгибание и растяжение локтевого сустава с ва-русным приведением предплечья. Травматолог вправляет отломок, надавливая на него двумя большими пальцами книзу и кзади. Затем предплечье сгибают до 90° и конечность иммобилизуют задней гипсовой лонгетой на 4-6 нед. Контрольная рентгенография обязательна.
Реабилитация - 4-6 нед.
Трудоспособность восстанавливается через 3-4 мес.
Оперативное лечение показано при неустраненном смещении, при отрыве небольших фрагментов, блокирующих сустав. Большой отломок фиксируют спицей или стягивающими шурупами на 4-6 нед. Свободные мелкие фрагменты удаляют.
В период восстановления функции локтевого сустава противопоказаны местные тепловые процедуры и активный массаж (способствуют образованию обызвествлений, ограничивающих подвижность). Показаны гимнастика, механотерапия, электрофорез натрия хлорида или тиосульфата, подводный массаж.
Осложнения: ишемическая контрактура Фолькманна, артрогенная контрактура, парезы и параличи мышц предплечья.
ВЫВИХИ ПРЕДПЛЕЧЬЯ
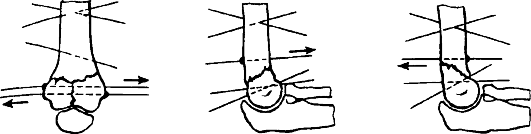
Задние вывихи предплечья возникают при падении на вытянутую руку с чрезмерным ее разгибанием в локтевом суставе (рис. 79), могут сочетаться с боковым смещением предплечья.
Признаки. Деформация сустава за счет значительного выстояния локтевого отростка кзади, фиксация предплечья в положении сгибания до 130-140°, ступенеобразное западение мягких тканей над локтевым отростком, деформация треугольника Гютера, пальпация блока плечевой кости в области локтевого сгиба болезненна. Пассивные и активные движения в локтевом суставе невозможны. Диагноз уточняют по рентгенограммам. При повреждении сосудов и нервов определяются признаки острой ишемии и(или) нарушение чувствительности кожи предплечья и кисти.
Лечение. При оказании помощи на месте травмы не следует пытаться вправлять вывих. Конечность иммобилизуют транспортной шиной или косынкой, больного немедленно направляют в травматологический пункт или стационар. Вправление целесообразно проводить под общим обезболиванием или проводниковой анестезией. Можно применять и местное обезболивание, если с момента травмы прошло не более суток и у пострадавшего слабо развиты мышцы.
Техника вправления. Больной лежит на столе, плечо отведено, конечность согнута в локтевом суставе до 90°, производят вытяжение по оси плеча с одновременным давлением на локтевой отросток кпереди (рис. 80). После вправления вывиха осторожно проверяют подвижность при пассивных движениях.
Конечность иммобилизуют гипсовой лонгетой по задней поверхности от пястно-фаланговых суставов до верхней трети плеча в положении сгибания в локтевом суставе под углом 90°. Предплечье находится в среднем между пронацией и супинацией положении. Производят контрольную рентгенографию. Срок иммобилизации - 2-3 нед., реабилитации - 4-6 нед. Трудоспособность восстанавливается через 11/2-2 мес. Массаж, тепловые процедуры применять не следует, так как в околосуставных тканях легко образуются обызвествления, резко ограничивающие функцию сустава.
Передние вывихи предплечья (рис. 81) возникают при падении на локот

